In Italia mancano oltre 5.700 medici di medicina generale (MMG) e sempre più cittadini faticano a trovare un medico di famiglia, soprattutto nelle Regioni più popolose. Tra il 2019 e il 2024 il numero di MMG è diminuito di ben 5.197 unità. Una riduzione che si colloca in un contesto demografico dove la popolazione invecchia e aumentano i bisogni clinico-assistenziali: nel 2025 gli over 65 erano quasi 14,6 milioni, di cui oltre la metà affetti da due o più malattie croniche.
La Fondazione GIMBE ha analizzato dinamiche e criticità normative che regolano l’inserimento dei MMG nel SSN, stimando l’entità della loro carenza nelle Regioni italiane al 1° gennaio 2025.
«La carenza dei medici di medicina generale – afferma Nino Cartabellotta, presidente della Fondazione GIMBE – è un problema ormai diffuso in tutte le Regioni e affonda le radici in una programmazione inadeguata, che per anni non ha garantito il necessario ricambio generazionale rispetto ai pensionamenti attesi. Inoltre, negli ultimi anni questa professione ha perso di attrattività e oggi sempre più cittadini faticano a trovare un medico di famiglia vicino a casa, con disagi crescenti e potenziali rischi per la salute, soprattutto per le persone anziane e per i pazienti più fragili».
In merito all’analisi di fondazione GIMBE, Cartabellotta precisa che «è possibile solo stimare la media regionale delle carenze, perché il fabbisogno reale di MMG viene definito dalle singole ASL nei rispettivi ambiti territoriali. Inoltre, i 21 differenti Accordi Integrativi Regionali possono modificare il numero massimo di assistiti, con il rischio di sovra- o sotto-stimare il reale fabbisogno di MMG nelle singole realtà territoriali».
Invecchiamento della popolazione e crescita della cronicità
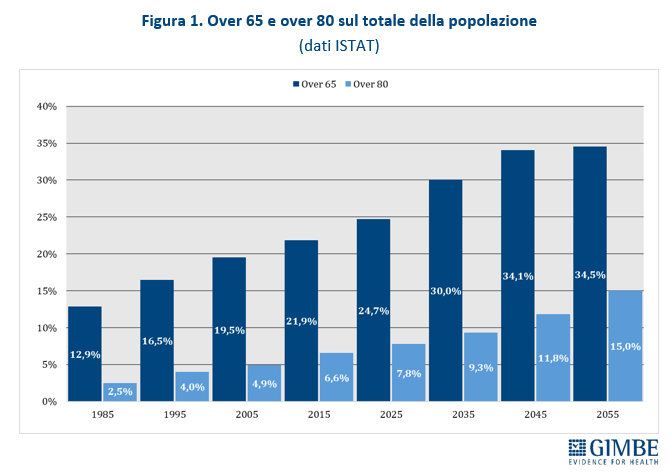
La demografia della popolazione italiana è profondamente mutata: negli ultimi quarant’anni la quota di residenti di età ≥65 anni è quasi raddoppiata: dal 12,9% (7,29 milioni) nel 1985 al 24,7% (14,58 milioni) nel 2025. Ancora più marcato l’aumento degli over 80, la cui prevalenza è più che triplicata: dal 2,5% (1,4 milioni) nel 1985 al 7,8% (4,58 milioni) nel 2025. Le previsioni ISTAT confermano questa tendenza: nel 2035 gli over 65 rappresenteranno il 30% della popolazione (17,36 milioni) e gli over 80 il 9,3% (5,39 milioni); nel 2055 saliranno rispettivamente al 34,5% (18,34 milioni) e al 15% (7,98 milioni).
Nel 2024, l’11,3 milioni di over 65 (77,3%) presentano almeno una patologia cronica, e oltre la metà convive con due o più malattie.
Questo scenario rende sempre meno sostenibile l’attuale massimale di 1.500 assistiti per MMG, ormai non più adeguato alla complessità clinica.
Rapporto ottimale e rischio di sottostima della carenza
L’ACN sottoscritto a gennaio 2026 ha confermato l’innalzamento del rapporto ottimale già definito nel 2024, passando da un MMG ogni 1.000 residenti a uno ogni 1.200. Questo parametro viene utilizzato per individuare le cosiddette “zone carenti”. «Questa modifica – commenta Cartabellotta – è di fatto un espediente che sottostima la carenza di medici di famiglia sulla carta. Infatti, aumentando il rapporto ottimale cresce il numero di cittadini che devono restare senza medico affinché un territorio venga formalmente riconosciuto come “zona carente” e possa quindi essere attivato un bando».
Pensionamenti e formazione: un ricambio insufficiente
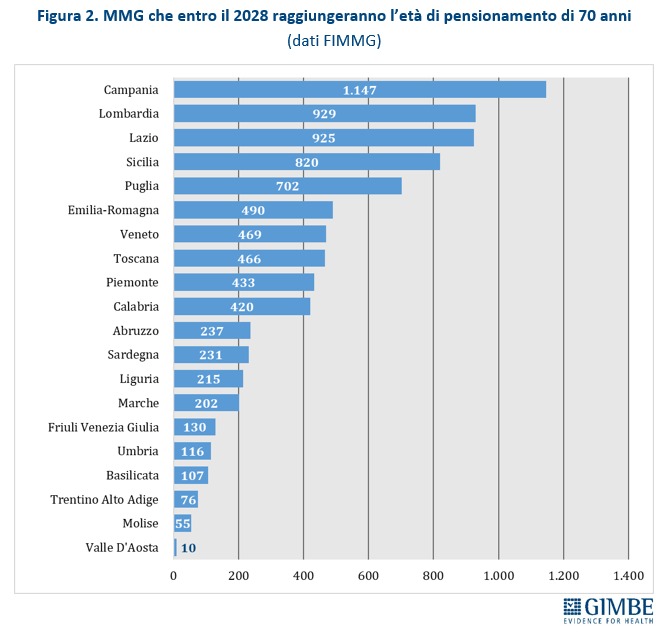
Secondo i dati forniti dalla Federazione Italiana dei Medici di Medicina Generale (FIMMG), tra il 2025 e il 2028 ben 8.180 MMG hanno raggiunto o raggiungeranno il limite di età per la pensione, fissato a 70 anni salvo deroghe. Il numero di pensionamenti varia in modo significativo tra le Regioni: si passa dai 10 della Valle d’Aosta ai 1.147 della Campania.
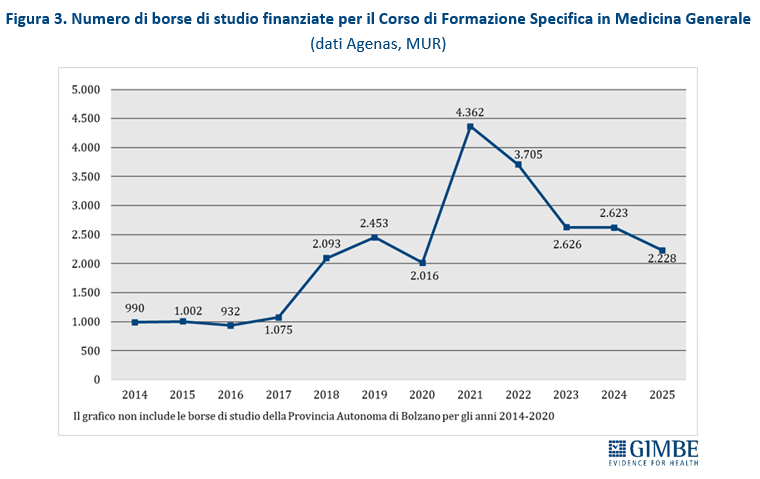
Nel periodo 2014-2017, il numero annuale di borse di studio ministeriali per il Corso di Formazione Specifica in Medicina Generale si è mantenuto intorno a 1.000, largamente insufficiente a compensare i pensionamenti attesi. Successivamente il numero è aumentato sino a 4.362 nel 2021, grazie al sovrapporsi di due finanziamenti straordinari: 3.277 borse stanziate dal DL Calabria (2019-2022) e 2.700 finanziate con fondi PNRR (2021-2023). Dal 2022 le borse hanno ripreso a diminuire, stabilizzandosi intorno a 2.600 nel 2023 e nel 2024, per poi scendere a 2.228 nel 2025, con ben 395 borse in meno (-15,1%).
Secondo i dati FIMMG, nel 2025 i partecipanti al concorso nazionale sono stati superiori ai posti disponibili: 2.810 candidati per 2.228 borse, con un differenziale di 582 candidati (+26,1%). Tuttavia, la mancata presentazione di candidati in rapporto ai posti disponibili è molto evidente in alcune Regioni: Provincia autonoma di Bolzano e Valle d’Aosta (-60%), Marche (-49%), Provincia autonoma di Trento (-38%), Piemonte (-29%).
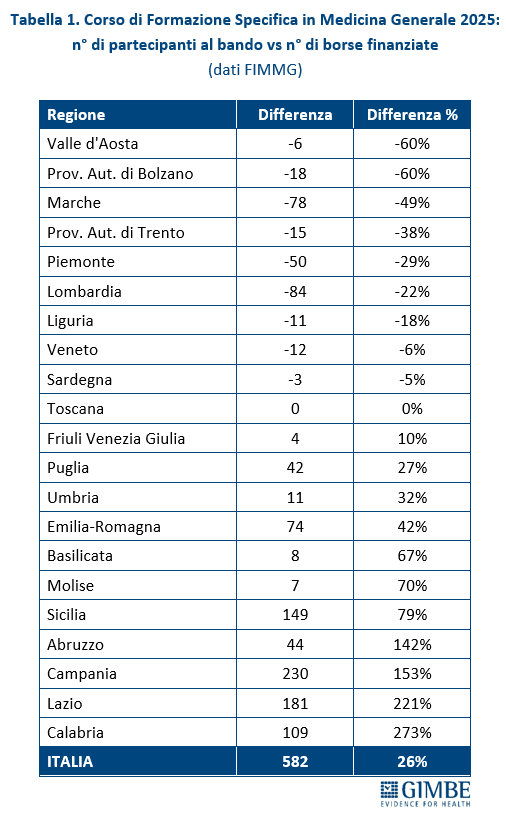
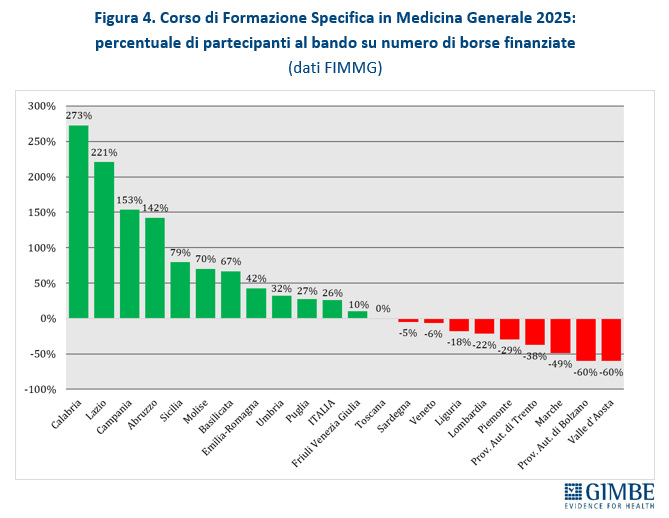
«Questa spia rossa – commenta Cartabellotta – è accesa da anni in diverse Regioni e oggi è sempre più evidente. Da un lato segnala il progressivo calo di attrattività della professione di medico di famiglia; dall’altro mette in luce criticità particolarmente gravi in alcune Regioni dove la carenza di MMG già rilevante rischia di aggravarsi ulteriormente nei prossimi anni».
Distribuzione dei MMG e carichi assistenziali
Le stime della Fondazione GIMBE sono state elaborate sui dati della Struttura Interregionale Sanitari Convenzionati (SISAC) al 1° gennaio 2025.
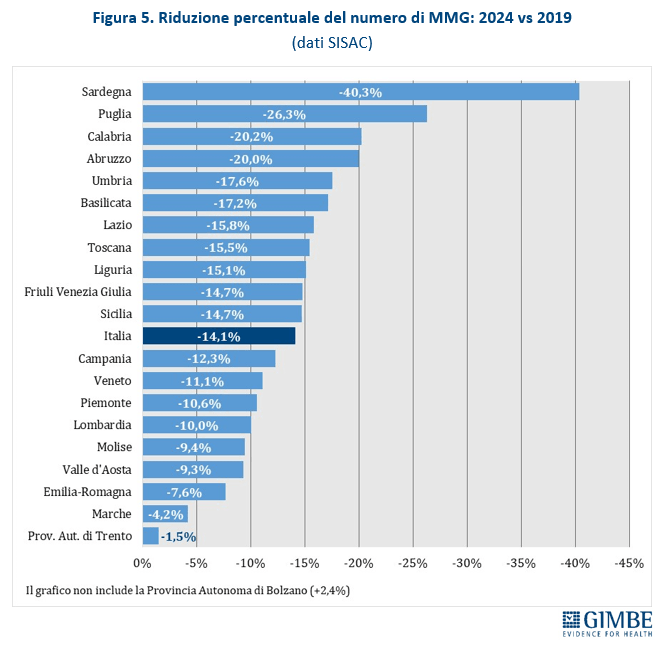
Tra il 2019 e il 2024 si registra una riduzione costante dei MMG in Italia, con una perdita complessiva di 5.197 medici (-14,1%), passando da 42.009 a 36.812. L’unica eccezione è la Provincia autonoma di Bolzano, dove si osserva un lieve aumento (+2,4%). Il calo è però molto disomogeneo: massimo in Sardegna (-40,3%) e minimo nella Provincia autonoma di Trento (-1,5%).
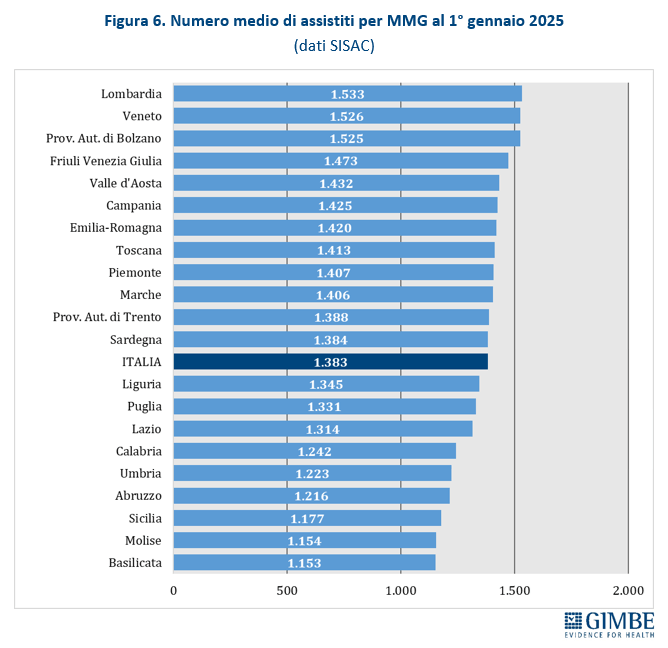
Al 1° gennaio 2025, i 36.812 MMG assistono oltre 50,9 milioni di persone, con una media di 1.383 assistiti per medico, superiore al livello ottimale. Le differenze territoriali sono marcate: si passa dai 1.153 assistiti per medico in Molise ai 1.533 in Lombardia, segno di una saturazione particolarmente elevata nelle aree più densamente popolate. In queste condizioni, la libera scelta del medico risulta sempre più limitata e diventa difficile trovare un professionista disponibile vicino a casa, una criticità che non riguarda più soltanto le aree rurali o montane ma anche molte grandi città.
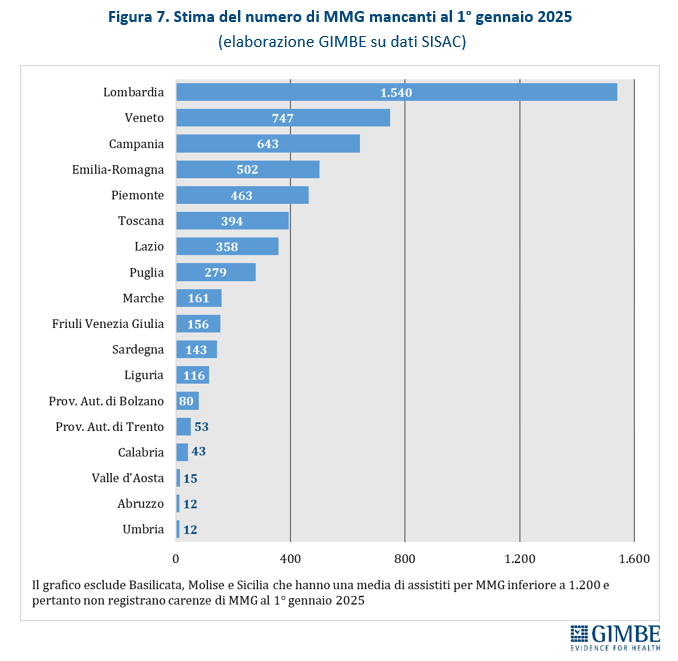
Carenza attuale e prospettive al 2028
Utilizzando come parametro un rapporto ottimale di un MMG ogni 1.200 assistiti, la carenza stimata al 1° gennaio 2025 è di 5.716 medici, distribuiti in 18 Regioni e Province autonome. Le situazioni più critiche si concentrano nelle grandi Regioni, mentre anche nei territori apparentemente in equilibrio non si possono escludere squilibri locali significativi.
«Peraltro – spiega Cartabellotta – trattandosi dell’ipotesi più ottimistica, è evidente che nel 2028 il divario tra pensionamenti e ingresso delle nuove leve sarà ancora più ampio. Da un lato, infatti, sempre più MMG scelgono di ritirarsi prima dei 70 anni, dall’altro il numero di medici che completa il percorso formativo è inferiore alle borse finanziate: non tutte vengono assegnate e almeno il 20% degli iscritti abbandona il percorso formativo».
Soluzioni tampone e nodi irrisolti
Negli ultimi anni, per far fronte alla carenza, sono state adottate diverse misure tampone, come l’innalzamento dell’età pensionabile, l’aumento del massimale di assistiti o il coinvolgimento dei medici in formazione. Parallelamente, l’Accordo Collettivo Nazionale ha ridefinito il rapporto ottimale portandolo a un medico ogni 1.200 assistiti e ha rafforzato l’integrazione della medicina generale nelle Case di Comunità previste dal PNRR. Tuttavia, si tratta di interventi che non incidono sulle cause strutturali del problema e che rischiano, in alcuni casi, di sottostimare il fabbisogno reale.
Attrattività della professione e necessità di una riforma
Un elemento sempre più rilevante è la perdita di attrattività della professione di medico di famiglia. In diverse Regioni si osserva una scarsa partecipazione ai concorsi per l’accesso al corso di formazione, segnale di un progressivo disinteresse verso una carriera percepita come meno competitiva rispetto ad altre opportunità. Questo fenomeno è particolarmente evidente in alcune aree del Paese e rischia di aggravare ulteriormente le carenze già esistenti.
Nel complesso, i dati indicano chiaramente che la crisi della medicina generale non è più soltanto un problema di programmazione, ma riguarda anche la capacità del sistema di rendere la professione attrattiva e sostenibile nel tempo. Senza una riforma organica che intervenga sulla formazione, sull’organizzazione del lavoro e sull’integrazione con la rete dei servizi territoriali e ospedalieri, il rischio è quello di un progressivo peggioramento dell’accesso alle cure.
«Oggi – conclude Cartabellotta – i dati documentano che il problema si è spostato dalla mancata programmazione alla scarsa attrattività della professione di MMG, soprattutto nelle grandi Regioni del Nord, dove i giovani medici tendono ad orientarsi verso opportunità professionali più vantaggiose. Tenendo conto di queste dinamiche, è certo che al 2028 le nuove leve non riusciranno a compensare le carenze attuali e i pensionamenti attesi. E mentre si avvicina la scadenza del 30 giugno 2026, alla quale si guardava con fiducia per attuare la riforma dell’assistenza territoriale, il ruolo del medico di famiglia non è ancora stato definito con chiarezza e si moltiplicano, in modo disordinato, le norme che dovrebbero ridisegnarlo. Nella vita quotidiana, intanto, cresce il numero di persone senza medico di famiglia: una condizione che ostacola l’accesso al SSN, riduce la qualità dell’assistenza territoriale e aumenta i rischi per la salute, soprattutto di anziani e persone fragili».








